Nervenschäden durch Alkohol entwickeln sich oft über Jahre hinweg leise. Lange bevor deutliche Beschwerden auftreten, senden die peripheren Nerven feine Signale aus. Wer diese frühen Warnzeichen kennt, kann handeln, bevor bleibende Funktionsverluste entstehen.
Brennen in den Fußsohlen, ein leichtes Kribbeln in den Zehen, ein unsicherer Gang in der Dunkelheit. Solche Symptome wirken im Alltag harmlos und werden häufig dem Alter, einer Bandscheibe oder der falschen Schuhwahl zugeschrieben. Bei regelmäßigem Alkoholkonsum stehen sie jedoch auf einer ganz anderen Liste. Sie zählen zu den ersten Hinweisen einer alkoholischen Polyneuropathie, einer Erkrankung der peripheren Nerven, die durch Ethanol und seine Folgen ausgelöst wird.
Studien gehen davon aus, dass zwischen 22 und 66 Prozent der Menschen mit chronischem Alkoholkonsum im Laufe ihres Lebens Nervenschäden entwickeln. Die Spannweite zeigt, wie unterschiedlich der Verlauf ausfällt. Männer sind häufiger betroffen als Frauen. Gerade die schleichende Entwicklung macht das Bild gefährlich, denn beim Auftreten klarer Symptome sind oft schon zahlreiche Nervenfasern dauerhaft geschädigt.
Dieser Beitrag zeigt, wie Alkohol das Nervensystem angreift, welche frühen Warnzeichen Sie ernst nehmen sollten und welche Möglichkeiten der Diagnostik und Behandlung heute bestehen. Ziel ist ein klarer Blick auf ein Krankheitsbild, das in vielen Familien präsent ist, aber selten beim Namen genannt wird.
Inhaltsverzeichnis
Wie Alkohol das Nervensystem schädigt
Ethanol ist eine neurotoxische Substanz. Das bedeutet, der Stoff selbst greift Nervenzellen direkt an. Hinzu kommen Acetaldehyd, das beim Abbau in der Leber entsteht, und chronische Entzündungsprozesse im Gewebe. Beide Faktoren stören die Funktion der Schwannzellen, die die Nervenfasern umhüllen, und beschädigen die Axone, also die langen Fortsätze der Nervenzellen.
Eine zweite Säule der Schädigung liegt im Stoffwechsel. Alkohol blockiert die Aufnahme von Vitamin B1 im Dünndarm, beschleunigt seinen Abbau in der Leber und erhöht gleichzeitig den Bedarf, weil der Körper für den Alkoholabbau zusätzliches Thiamin benötigt. Das Ergebnis ist ein doppelter Effekt aus weniger Aufnahme und höherem Verbrauch. Auch Vitamin B6, B12 und Folsäure sind häufig vermindert. Diese Vitamine sind für die Energiegewinnung der Nervenzellen und den Aufbau der Myelinscheiden unverzichtbar.
Aus dieser Kombination entsteht ein doppelter Schaden. Die toxische Komponente führt zu einer Schädigung der Axone, die nährstoffbedingte Komponente zu einer Demyelinisierung, also dem Abbau der schützenden Hülle. Beide Mechanismen verstärken sich gegenseitig.
Welche Nerven betrifft Alkohol zuerst?
Betroffen sind in erster Linie die langen Nerven der Beine. Die Erkrankung beginnt typischerweise an den Füßen und breitet sich symmetrisch nach oben aus. Das Verteilungsmuster wird in der Fachsprache als strumpf- und handschuhförmig beschrieben. Erst bei fortgeschrittenem Verlauf erreichen die Beschwerden die Hände. Die langen Nervenbahnen sind besonders empfindlich, weil ein Schaden an einem entfernten Punkt die gesamte Faser beeinträchtigt.
Die ersten Warnzeichen im Detail
Frühe Symptome treten oft nachts oder in Ruhephasen auf. Sie sind selten dramatisch und werden deshalb leicht übergangen. Doch genau diese feinen Signale weisen auf den Beginn einer alkoholischen Polyneuropathie hin. Wer regelmäßig Alkohol trinkt und eines oder mehrere dieser Anzeichen bei sich bemerkt, sollte ärztlich abklären lassen.
Zu den frühen Hinweisen zählen Kribbeln in den Zehen oder Fußsohlen, ein Gefühl wie Ameisenlaufen, leichte Taubheitsgefühle, ein Brennen in den Füßen besonders abends, eine veränderte Wahrnehmung von Temperatur und Druck sowie nächtliche Wadenkrämpfe. Manche Betroffene beschreiben das Empfinden, auf Watte oder einer dünnen Schaumstoffschicht zu laufen. Andere berichten von einem leichten Schwanken im Stehen, vor allem wenn sie die Augen schließen.
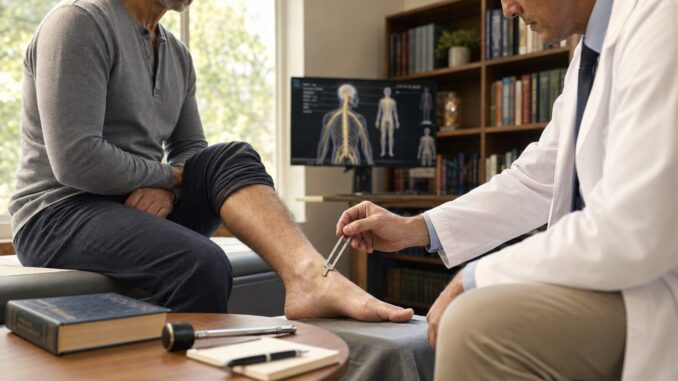
Ein wichtiges Frühzeichen ist die Druckempfindlichkeit großer Nervenstämme. Wenn das Drücken auf die Wadenmuskulatur oder die Kniekehle ungewöhnlich schmerzhaft wirkt, sprechen Neurologen vom Heidelberger Zeichen. Auch eine schwächere Wahrnehmung von Vibrationen, etwa beim Aufsetzen einer Stimmgabel auf den Knöchel, gehört zu den frühen messbaren Befunden. Hausärztliche Untersuchungen können diesen Pallhypästhesie genannten Befund einfach prüfen.
Warum übersehen viele Männer diese Symptome?
Männer suchen sich für unscharfe Beschwerden gern Erklärungen aus dem Alltag. Lange Arbeitstage, falsches Schuhwerk, eine alte Sportverletzung oder schlicht das Älterwerden werden als Ursache genannt. Die Verbindung zum Alkoholkonsum bleibt unausgesprochen, weil die Trinkmenge oft als unproblematisch eingestuft wird. Hinzu kommt, dass Beschwerden in den Füßen erst dann auffallen, wenn sie den Schlaf stören oder die Gangsicherheit beeinträchtigen.
Risikofaktoren und Trinkmenge
Eine feste Schwelle, ab der das Nervensystem sicher Schaden nimmt, lässt sich nicht angeben. Die individuelle Empfindlichkeit hängt von Genetik, Ernährungszustand, Geschlecht, Körpergewicht, Lebensalter und der Funktion von Leber und Bauchspeicheldrüse ab. Als grober Anhaltspunkt gilt, dass ein täglicher Konsum oberhalb der Risikogrenzen über mehrere Jahre die Wahrscheinlichkeit deutlich erhöht. Diese Grenzen liegen nach Empfehlungen vieler europäischer Fachgesellschaften für Männer bei rund 24 Gramm reinem Alkohol pro Tag, für Frauen bei rund 12 Gramm. Ein halber Liter Bier mit fünf Volumenprozent enthält bereits etwa 20 Gramm.
Risikoerhöhend wirken zusätzliche Faktoren wie eine einseitige oder unzureichende Ernährung, häufige Magen-Darm-Beschwerden mit verminderter Aufnahme von Nährstoffen, ein bestehender Diabetes mellitus, regelmäßiger Tabakkonsum und bestimmte Medikamente. Auch genetische Varianten im Alkoholabbau spielen eine Rolle. Wer gleichzeitig einen Diabetes hat, addiert zwei der häufigsten Ursachen für Polyneuropathien und beschleunigt damit den Verlauf.
Spielt das Trinkmuster eine Rolle?
Ja, das Muster ist mindestens so wichtig wie die Gesamtmenge. Wer täglich kontinuierlich trinkt, hält den Schadstoffspiegel im Körper dauerhaft erhöht und verhindert die Erholungsphasen, die das Nervensystem benötigt. Auch sogenannte Wochenend- oder Rauschtrinker entwickeln Schäden, allerdings oft mit zusätzlichen akuten Problemen wie Stürzen oder Druckschäden einzelner Nerven. Mehrere alkoholfreie Tage pro Woche reduzieren das Risiko deutlich, ohne es vollständig zu beseitigen.
Vom Frühsymptom zum schweren Verlauf
Ohne Veränderung der Trinkgewohnheiten schreitet die Erkrankung in mehreren Stufen voran. Aus dem nächtlichen Kribbeln werden anhaltende Schmerzen. Die Wahrnehmung von Berührung, Temperatur und Vibration nimmt ab. Wunden an den Füßen bleiben unbemerkt, weil das Schmerzempfinden fehlt. Im weiteren Verlauf treten motorische Ausfälle hinzu. Die Muskulatur am Unterschenkel verliert an Volumen, der Fußheber wird schwächer, das Gangbild verändert sich.
Ein typisches Bild ist der unsichere Gang in der Dunkelheit. Da die sensorischen Informationen aus den Füßen fehlen, kann das Gehirn die Lage des Körpers im Raum nicht mehr zuverlässig berechnen. Wenn dann auch noch die visuelle Kontrolle wegfällt, entsteht ein deutliches Schwanken. Stürze werden häufiger, Verletzungen schwerer, weil die Reflexe verlangsamt sind.
In schweren Fällen kommen autonome Störungen hinzu. Dazu zählen Veränderungen des Schwitzens, Probleme mit der Verdauung, eine Beeinträchtigung der Sexualfunktion und Schwankungen des Blutdrucks beim Aufstehen. Auch Herzrhythmusstörungen können vorkommen. Diese Beschwerden weisen darauf hin, dass nicht nur die sensiblen und motorischen, sondern auch die vegetativen Fasern betroffen sind.
Wie unterscheidet sich die alkoholische von einer diabetischen Polyneuropathie?
Beide Formen ähneln sich klinisch stark. Sie beginnen distal, sind symmetrisch und betreffen zuerst die Beine. Im Detail unterscheiden sich die Mechanismen jedoch. Bei Diabetes spielen Stoffwechselveränderungen wie hohe Blutzuckerspiegel und Schäden an den kleinen Gefäßen die Hauptrolle. Bei Alkohol stehen die direkte Toxizität und der Vitaminmangel im Vordergrund. Wer beide Ursachen mitbringt, entwickelt das Krankheitsbild schneller und in stärkerer Ausprägung. Eine sichere Trennung ermöglicht erst die ärztliche Untersuchung mit ergänzender Labordiagnostik.
Diagnostik in der neurologischen Praxis
Die ärztliche Abklärung beginnt mit einem ausführlichen Gespräch zu Trinkgewohnheiten, Ernährung, Vorerkrankungen und Medikamenten. Es folgt eine körperliche Untersuchung mit Prüfung der Reflexe, der Berührungsempfindung, der Temperaturwahrnehmung und der Vibration. Bereits diese einfachen Tests liefern wertvolle Hinweise auf eine bestehende Schädigung der peripheren Nerven.
Den Standard der weiterführenden Diagnostik bildet die Messung der Nervenleitgeschwindigkeit, abgekürzt als NLG. Dabei werden mit kleinen Stromimpulsen die Funktion und die Geschwindigkeit der Nervenleitung gemessen. Ergänzend kommt die Elektromyographie zum Einsatz, kurz EMG, die mit feinen Nadeln die elektrische Aktivität der Muskulatur erfasst. Die Kombination beider Verfahren erlaubt eine genaue Einschätzung, ob axonale oder demyelinisierende Schäden überwiegen und wie weit die Erkrankung fortgeschritten ist.
Im Labor werden Blutwerte erhoben, die andere Ursachen ausschließen oder ergänzende Faktoren erfassen. Dazu gehören Blutbild, Leberwerte, Nierenwerte, Blutzucker und HbA1c, Schilddrüsenwerte, Vitamin B1, B6, B12 und Folsäure sowie Marker für entzündliche oder autoimmune Erkrankungen. Bei unklaren Befunden ergänzen Bildgebung des Rückenmarks oder eine Hautbiopsie zur Beurteilung der kleinen Nervenfasern das Bild.
Behandlung und Regeneration
Die wichtigste Maßnahme ist die konsequente Reduktion oder bestmöglich der vollständige Verzicht auf Alkohol. Solange Ethanol weiter wirkt, kann sich keine Nervenfaser dauerhaft erholen. In frühen Stadien ist eine teilweise Rückbildung der Symptome möglich, manchmal sogar eine deutliche Besserung. In fortgeschrittenen Stadien bleiben Restbeschwerden bestehen, doch die Verschlechterung lässt sich aufhalten.
Die zweite Säule ist die Behandlung des Vitaminmangels. Ärztlich verordnetes Thiamin, häufig in Form von Benfotiamin, wird über Wochen oder Monate gegeben. Bei akutem Verdacht auf eine Wernicke-Enzephalopathie, einer schweren neurologischen Komplikation des Vitamin-B1-Mangels, erfolgt die Gabe sofort und in hoher Dosis intravenös. Diese Komplikation ist ein medizinischer Notfall, weil sich aus ihr ein bleibendes Korsakow-Syndrom mit schweren Gedächtnisstörungen entwickeln kann.
Symptomatisch werden Schmerzen mit Medikamenten behandelt, die speziell auf neuropathische Schmerzen zielen. Dazu gehören bestimmte Antiepileptika und Antidepressiva. Klassische Schmerzmittel wirken bei Nervenschmerzen oft nur unzureichend. Ergänzend kommen Physiotherapie, Krankengymnastik und in manchen Fällen Reizstromverfahren zum Einsatz. Eine ausgewogene Ernährung, der Verzicht auf Tabak und eine gute Einstellung eines bestehenden Diabetes runden die Therapie ab.
Wie lange dauert eine Erholung der Nerven?
Periphere Nerven wachsen sehr langsam. Eine messbare Regeneration benötigt Wochen bis Monate, eine spürbare Besserung der Beschwerden mehrere Monate bis Jahre. Voraussetzung ist die vollständige Abstinenz, eine gute Versorgung mit B-Vitaminen und die Behandlung begleitender Erkrankungen. Wer früh handelt, hat die besten Aussichten. Ist die Schädigung der Axone weit fortgeschritten, lassen sich Restausfälle meist nicht mehr vollständig beseitigen, der Verlauf stabilisiert sich aber deutlich.
Was Sie selbst tun können
Sie müssen nicht warten, bis ein Arzt ein klares Krankheitsbild feststellt. Achten Sie auf den eigenen Körper und nehmen Sie wiederkehrende Beschwerden ernst. Notieren Sie über zwei Wochen Trinkmenge und beobachtete Symptome. Diese einfache Aufzeichnung schafft eine ehrliche Grundlage für das Gespräch mit dem Hausarzt und macht Veränderungen sichtbar.
Folgende Verhaltensweisen reduzieren das Risiko für Nervenschäden durch Alkohol oder verlangsamen einen begonnenen Verlauf:
- Reduzieren Sie die Trinkmenge stufenweise und planen Sie mehrere alkoholfreie Tage pro Woche fest ein, um dem Körper Erholungsphasen zu ermöglichen.
- Achten Sie auf eine eiweißreiche und vitaminreiche Ernährung mit Vollkornprodukten, Hülsenfrüchten, Fleisch, Fisch, Eiern, Milchprodukten und frischem Gemüse, da diese Lebensmittel den Bedarf an B-Vitaminen decken.
- Lassen Sie regelmäßig Blutwerte prüfen, insbesondere Vitamin B1, B6, B12, Folsäure, Leberwerte und Blutzucker, um Defizite und Begleiterkrankungen frühzeitig zu erkennen.
- Vermeiden Sie zusätzliche Belastungen für die Nerven, etwa langes Tragen sehr enger Schuhe oder häufiges Sitzen mit überschlagenen Beinen, weil dies vorhandene Schäden verstärken kann.
- Suchen Sie bei nächtlichem Brennen, Kribbeln oder veränderter Wahrnehmung in den Füßen aktiv eine neurologische Praxis auf, statt die Beschwerden zu beobachten.
Der Wert dieser Maßnahmen liegt in ihrer Frühzeitigkeit. Je eher Sie die ersten Signale wahrnehmen und die Lebensgewohnheiten anpassen, desto höher sind die Chancen auf vollständige Erholung. Ein offenes Gespräch mit dem Hausarzt oder Neurologen ist kein Eingeständnis von Schwäche, sondern eine vernünftige Entscheidung für die eigene Gesundheit. Auch das soziale Umfeld kann unterstützen, indem es Veränderungen ohne Druck begleitet und alkoholfreie Alternativen aktiv mitträgt.
Kernfakten im Überblick
| Aspekt | Wesentliches |
|---|---|
| Häufigkeit | Zwischen 22 und 66 Prozent der Menschen mit chronischem Alkoholkonsum entwickeln eine Polyneuropathie, Männer häufiger als Frauen. |
| Frühe Warnzeichen | Kribbeln, Brennen, Taubheit in den Füßen, Wadenkrämpfe, Druckempfindlichkeit der Nervenstämme, vermindertes Vibrationsempfinden. |
| Mechanismus | Direkte Nervengiftwirkung des Ethanols und seiner Abbauprodukte plus Mangel an Vitamin B1, B6, B12 und Folsäure. |
| Diagnostik | Klinische Untersuchung, Messung der Nervenleitgeschwindigkeit, Elektromyographie, Laborwerte zu Vitaminen, Leber, Blutzucker. |
| Therapie | Konsequente Alkoholabstinenz, Substitution von Vitamin B1, schmerzmodulierende Medikamente, Physiotherapie, Behandlung von Begleiterkrankungen. |
Fazit
Nervenschäden durch Alkohol entstehen leise, aber sie hinterlassen deutliche Spuren. Die ersten Warnzeichen wirken im Alltag harmlos und werden deshalb häufig übersehen. Wer Kribbeln, Brennen oder Taubheit in den Füßen bemerkt und gleichzeitig regelmäßig Alkohol trinkt, sollte den Zusammenhang ernst nehmen und ärztlich abklären lassen. Eine frühzeitige Diagnose mit Nervenleitgeschwindigkeitsmessung und Laboruntersuchung schafft Klarheit über das Ausmaß der Schädigung. Die wirksamste Therapie liegt in der konsequenten Reduktion oder dem vollständigen Verzicht auf Alkohol, ergänzt durch eine Substitution der fehlenden B-Vitamine und eine gezielte Schmerztherapie. In frühen Stadien ist eine deutliche Besserung möglich, in späteren Stadien lässt sich der Verlauf zumindest stabilisieren. Wer die Warnzeichen kennt, hält die Entscheidung für sein Nervensystem selbst in der Hand.
Häufig gestellte Fragen zum Thema „Nervenschäden durch Alkohol“
Können auch moderate Trinker Nervenschäden bekommen?
Die Wahrscheinlichkeit ist bei moderatem Konsum geringer, aber nicht null. Entscheidend sind individuelle Faktoren wie Geschlecht, Körpergewicht, Genetik, Ernährungszustand und Begleiterkrankungen. Ein Mann mit Diabetes, einseitiger Ernährung und täglich zwei Gläsern Wein kann früher Symptome entwickeln als ein gesunder Mensch mit höherem Konsum. Auch Phasen mit kurzfristig stark erhöhtem Konsum, etwa über Feiertage oder im Urlaub, können das System belasten, vor allem wenn ein Vitaminmangel besteht. Wer regelmäßig trinkt, sollte deshalb nicht nur auf die Menge schauen, sondern auch auf den Allgemeinzustand und auf Veränderungen im Empfinden der Beine achten.
Was unterscheidet Nervenschäden durch Alkohol von einer Wernicke-Enzephalopathie?
Beide Bilder gehen häufig auf einen Vitamin-B1-Mangel zurück und treten oft gemeinsam auf, sie betreffen aber unterschiedliche Teile des Nervensystems. Die alkoholische Polyneuropathie schädigt die peripheren Nerven in Beinen, Füßen und später Händen. Die Wernicke-Enzephalopathie hingegen ist eine akute Erkrankung des Gehirns mit Augenmuskellähmungen, schwankendem Gang und Verwirrtheit. Sie gilt als neurologischer Notfall und erfordert die sofortige intravenöse Gabe von Thiamin. Unbehandelt geht sie häufig in das chronische Korsakow-Syndrom mit bleibenden Gedächtnisstörungen über. Wer beide Bilder kennt, erkennt die unterschiedliche Dringlichkeit und kann im Umfeld besser reagieren.
Welche Rolle spielt die Leber bei der Entstehung von Nervenschäden?
Die Leber baut Alkohol ab und ist gleichzeitig zentral für die Speicherung und Aktivierung vieler Vitamine. Bei chronischem Alkoholkonsum verändert sich das Lebergewebe, der Stoffwechsel verlangsamt sich und die Bildung von Transportproteinen sinkt. Damit steigen die Konzentrationen von Acetaldehyd, einem nervenschädigenden Abbauprodukt, und gleichzeitig sinkt die Verfügbarkeit von B-Vitaminen für die Nervenzellen. Eine bestehende Fettleber oder Leberzirrhose verstärkt diesen Mechanismus erheblich. Auffällige Leberwerte im Blut sind deshalb nicht nur ein Warnzeichen für die Leber selbst, sondern auch ein indirekter Hinweis auf ein erhöhtes Risiko für neurologische Komplikationen.
Reicht die Einnahme von Vitaminpräparaten aus, wenn weiter Alkohol getrunken wird?
Diese Annahme ist eine der häufigsten Fehleinschätzungen. Vitaminpräparate können einen bestehenden Mangel ausgleichen und das Fortschreiten verlangsamen, sie heben aber die toxische Wirkung des Alkohols nicht auf. Solange Ethanol regelmäßig zugeführt wird, schädigen seine direkten Effekte und die seiner Abbauprodukte weiterhin die Nervenfasern. Auch die Resorption der Vitamine im Dünndarm bleibt eingeschränkt, weshalb der gewünschte Effekt oft ausbleibt. Vitaminpräparate sind ein wichtiger Baustein der Therapie, ersetzen aber nie die Reduktion oder den Verzicht auf Alkohol. Eine sinnvolle Kombination beider Maßnahmen sollte ärztlich begleitet werden, damit Dosierung und Dauer zur individuellen Situation passen.
Wie lässt sich das Thema in der Familie oder am Arbeitsplatz ansprechen?
Viele Betroffene sprechen über körperliche Beschwerden leichter als über das Trinkverhalten. Genau hier liegt eine Chance. Wer im persönlichen Umfeld Veränderungen wie unsicheren Gang, häufige Stürze, Taubheit in den Füßen oder neue Schmerzen bemerkt, kann diese Beobachtungen sachlich ansprechen, ohne den Alkohol direkt in den Mittelpunkt zu rücken. Ein Vorschlag zur ärztlichen Untersuchung wirkt oft annehmbarer als eine direkte Konfrontation. Auch Hausärztinnen und Hausärzte sind geübt darin, das Thema behutsam zu öffnen, sobald objektive Befunde vorliegen. Geduld und ein nicht wertender Tonfall erhöhen die Bereitschaft, sich auf eine Diagnostik einzulassen, deutlich.
Weitere Informationen:
- Körperlicher Verfall bei Alkoholismus
- 10 Stufen des Alkoholismus
- Charakterveränderung durch Alkohol
- Empathieverlust durch Alkohol
- Alkoholdemenz: Ursachen, Symptome und Prävention
- Alkoholabhängigkeit im Alter
- Steckt in Milchschnitte wirklich Alkohol?
- Wozu können bereits geringe mengen Alkohol führen?
- Welcher Alkohol hat am wenigsten Kalorien?
- Was macht Alkohol mit dem Körper?




